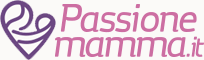Per fare una maggiore chiarezza sull’epidurale e approfondire ulteriormente questo argomento, abbiamo scelto di porre le vostre domande ad un’esperta. Lasciamo la parola alla Dottoressa Laura De Luca, anestesista nel reparto di Ginecologia dell’Ospedale Oglio PO di Casalmaggiore (Cremona).
Sentiamo spesso parlare di epidurale e spinale. Può spiegarci quali sono le differenze?
“Le due tecniche di cui stiamo parlando sono l’analgesia in peridurale (o epidurale) detta anche parto-analgesia e l’anestesia spinale (o sub-aracnoidea) utilizzata solitamente nei tagli cesarei.Con l’epidurale si ha la riduzione del dolore associato al travaglio di parto. Con la spinale invece l’obiettivo è quello di ottenere una completa insensibilità dell’addome e degli arti inferiori, che si associa ad una paralisi muscolare della durata di circa 3 ore”.
Soffermiamoci sull’epidurale. Tutte le donne che partoriranno spontaneamente possono avere una parto-analgesia?
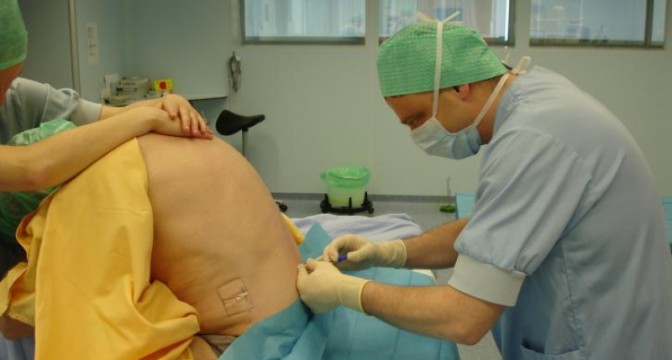
“Per avere una parto-analgesia peridurale, tecnica ormai diffusissima, è necessario, verso il termine della gravidanza, l’esecuzione di un prelievo di sangue e di una visita anestesiologica per accertare l’idoneità della paziente alla procedura“.
Quando è possibile cominciare l’analgesia?
“Se il travaglio è regolare, superata una prima fase, quando alla visita ginecologica si riscontra una dilatazione di almeno 3 cm, si può iniziare l’analgesia”.
In cosa consiste tecnicamente la procedura?
“Nell’intervallo tra una contrazione e l’altra, il medico anestesista chiederà alla paziente di assumere una posizione seduta (nella maggior parte dei casi), inarcando la schiena e rilassando le spalle, e di non muoversi fino al termine della procedura. L’anestesista con l’aiuto di un ago introduttore posizionerà un cateterino, un tubicino molto sottile a livello lombare, passando tra una vertebra e l’altra nello spazio peridurale“.
Che cos’è lo spazio peridurale?
“E’ uno spazio del canale dove si trova la parte iniziale dei nervi che portano la sensibilità e la motilità della parte inferiore del corpo. Qui, attraverso questo cateterino avverrà la somministrazione dei farmaci che produrranno analgesia, la riduzione del dolore associato al travaglio di parto.”
La procedura è dolorosa?
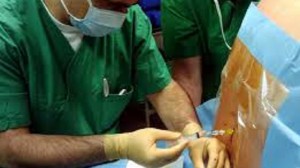
“Durante l’introduzione dell’ago la paziente avverte una puntura e un po’di bruciore alla schiena, a livello lombare, nel punto di iniezione dell’anestetico locale. Da quel momento in poi la procedura non sarà più dolorosa, la paziente percepirà solo una spinta a quel livello.”
Dopo l’analgesia è necessario rimanere a letto o si è libere di passeggiare durante la fase dilatante?
“Una volta cominciata l’infusione ci si può muovere, ma per sicurezza è necessaria una cardiotocografia continua per monitorare il battito cardiaco fetale. Pertanto se la struttura non è dotata di cardiotocografia senza fili, non è possibile deambulare. Si può però cambiare posizione e scendere dal letto”.
Ci possono essere modificazioni del battito cardiaco fetale a seguito di analgesia?
“Possono verificarsi variazioni transitorie associate ad abbassamenti di pressione della madre, altrettanto transitori. In passato venivano usate anestetici locali molto più pesanti che davano variazioni pressorie più importanti. Ora è più raro.”
Dopo l’analgesia la donna riuscirà comunque a spingere in modo efficace?
“Se i farmaci sono dosati correttamente si. L’obiettivo di una buona parto-analgesia è quello di raggiungere un controllo del dolore senza annullare la percezione della contrazione stessa e senza portare debolezza muscolare, allo scopo di permettere alla paziente di muoversi durante il travaglio e collaborare attivamente con le spinte, nella fase espulsiva.”
E’ vero che che si può avere difficoltà a deambulare dopo il parto?
“Se i farmaci sono dosati correttamente la paziente rimane in grado di deambulare e soprattutto di spingere attivamente”.
Il travaglio può rallentarsi o arrestarsi a seguito di analgesia peridurale?
“Questa eventualità può essere legata ad un inizio troppo precoce della parto-analgesia, prima del raggiungimento della dilatazione minima, oppure ad un sovradosaggio dei farmaci”.
I farmaci utilizzati possono nuocere il bambino?
“No. I farmaci utilizzati appartengono alla categoria di anestetici locali e oppiacei. Entrambe le tecniche, epidurale e spinale sono prive di rischi per il nascituro, a differenza dell’anestesia generale, che ormai si pratica solo in condizioni di tagli cesarei in emergenza ostetrica, nell’ impossibilità di praticare una spinale o in caso di fallimento di quest’ultima”.
E’ possibile che l’analgesia fallisca e si senta comunque dolore?
“Ci sono casi in cui non è possibile individuare lo spazio peridurale, altri in cui il cateterino si posiziona male, ad esempio per alterazioni a livello peridurale. In questi casi può succedere che si avverta il beneficio solo da un lato del corpo. A quel punto si cerca di riposizionare il catetere o se è proprio necessario, si passa ad un altro tipo di analgesia”
Per la madre invece ci sono dei rischi legati alla somministrazione di questi farmaci?
“Queste categorie di farmaci sono caratterizzati dall’avere una bassa frequenza di effetti collaterali, somministrati per via peridurale. In alcuni casi ci può essere un calo della pressione e sonnolenza. Le complicanze legate alla tecnica stessa, anche esse molto rare, sono dolore in sede di puntura per alcuni giorni dopo il parto, occlusione del catetere (che determina l’impossibilità di portare a termine la parto-analgesia), infezioni e cefalea. In ogni caso, il catetere peridurale può essere utilizzato anche per ricorrere all’anestesia spinale, necessaria nel caso in cui si debba ricorrere ad un Cesareo d’urgenza”.
Esiste il rischio di danni neurologici permanenti: possiamo quantificarlo?
“Il rischio di deficit neurologici permanenti è pari allo 0,8%, per lo più causato dalla formazione di un ematoma spinale. Questa evenienza, comunque rara, è associata alle alterazioni della coagulazione del sangue, dovute a condizioni patologiche della paziente o all’assunzione di alcuni farmaci. E’ appunto per questo che è necessaria una valutazione anestesiologica preliminare, con lo studio dei valori dell’emocromo e dei fattori della coagulazione, attraverso un prelievo ematico”.