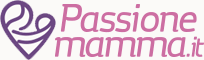Nella definizione di placenta previa è necessario fare un’ulteriore suddivisione in base alla posizione della placenta, o meglio in base alla sua distanza dall’orifizio uterino interno. In generale possiamo dire che la placenta previa rappresenta una anomalia di inserzione placentare, che si diagnostica ecograficamente e che deve essere tenuta sotto osservazione nel corso della gravidanza per prevenirne i rischi. Una placenta previa fino alla fine della gravidanza può sempre migrare, cioè risalire e posizionarsi correttamente, ma se questo non accade bisogna fare delle valutazioni in vista del parto.
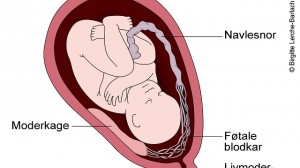
Ripassando brevemente la fisiologia, dobbiamo dire che la placenta è un organo provvisorio, che si forma cioè solo in gravidanza, dopo le 12 settimane. La sua funzione è quella di nutrire il feto trasportando ossigeno e nutrienti dal sangue materno. Il suo distacco e la sua espulsione normalmente quindi deve avvenire al parto solo dopo l’espulsione fetale, quando il feto diventerà neonato e comincerà a respirare autonomamente, prendendo l’ossigeno dall’aria. Solo in quel momento non avrà più bisogno della placenta.
Per semplificare il concetto di placenta previa immaginiamo l’utero come una pera, con l’estremità più grossa e tonda rivolta verso l’alto. Quello è il fondo uterino e normalmente la placenta si forma all’interno di questa “pera” ancorandosi proprio in questa zona, cioè sul fondo uterino. La placenta previa invece è una condizione che si crea quando la placenta si inserisce sulla “parte bassa della pera”, dove la pera si restringe. Quello rappresenta il tratto che unisce il corpo e il collo uterino e a differenza della pera che è piena, nell’utero questo è un orificio, esattamente come quello di un imbuto.
Durante il travaglio questa parte dell’utero subisce delle importanti modificazioni dinamiche: il collo dell’imbuto si allarga e si raccorcia per formare un unica grande apertura per il passaggio del bambino.
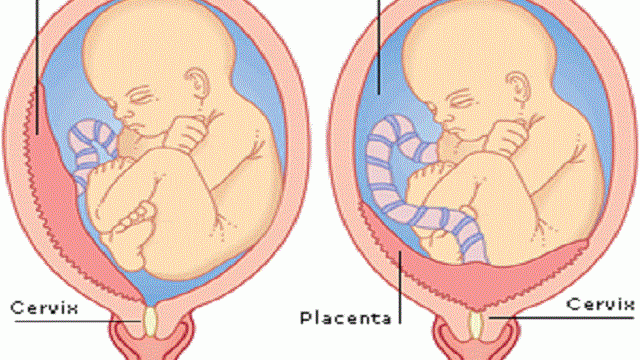
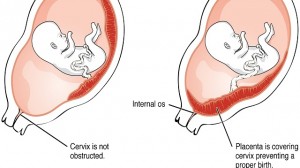
Questo vuol dire che se a fine gravidanza la placenta è ancora bassa e centrale, cioè occlude questo orifizio totalmente o in parte, non solo ostacolerà la fuoriuscita del feto, ma durante la dilatazione perderà il suo piano d’inserzione quindi comincerà a distaccarsi e a sanguinare prima dell’espulsione del feto. Il distacco intempestivo di placenta è un evenienza molto pericolosa per mamma e bambino, pertanto il parto per via vaginale con placenta previa centrale è assolutamente escluso e si programmerà un taglio cesareo.
In altri casi di placenta previa invece il parto per via vaginale non è del tutto escluso, ammesso che il travaglio si avvii spontaneamente e sempre sotto una stretta sorveglianza medica.
Ad esempio nella Placenta previa laterale, cioè quando la placenta è comunque in basso rispetto alla norma ma dista più di 4 cm dall’orifizio uterino. In questi casi se il feto è ben posizionato, la testa scendendo nel canale uterino comprimerà la placenta impedendone il suo distacco. Inteso che sarà necessario in ogni caso necessario monitorare il battito fetale e prendere un accesso venoso per ogni evenienza. Uno dei rischi è rappresentato in questi casi oltre che dal distacco di placenta, anche dalla procidenza e dal prolasso di funicolo.
Se invece è una placenta previa marginale, cioè i margini placentari si trovano a meno di 4 cm da l’orifizio uterino, i rischi di sanguinamento e distacco sono molto alti e potrebbe subentrare la necessità di una trasfusione o di altri atti medici in corso di travaglio. Il parto per via vaginale quindi in questo caso è sconsigliato dai più, ma può essere praticato comunque se la mamma (ben informata dei rischi) è fortemente motivata e se il ginecologo è disposto ad assumersi questa responsabilità.